[PR]
【著者インタビュー】利用増える在宅医療、成功のカギは「笑い」にあり

近年、在宅医療の利用が増加しています。平成29年(2017年)に在宅医療を受けた患者数は18万人超と推計され、平成17年(2005年)頃までと比べ、2.5倍ほどにまでなっています。 在宅医療は、通院が難しい慢性疾患の患者さんから終末期の方々まで定期的に丁寧な診療を受けられる便利な制度です。さらに、在宅ならではの特徴として、患者さんが住み慣れた環境でのびのびと生活できることや、ご家族が患者さんと過ごせることで、安心や満足を得やすいメリットがあります。 この在宅医療に特化した診療所グループとして活動しているのが、在宅療養支援クリニック「かえでの風」です。かえでの風たま・かわさき院長の宮本謙一先生は、在宅のメリットを最大化する1つのカギがあると言います。
安心して在宅医療を利用してほしい

―― 先生は、ご著書の『在宅医療と「笑い」 大切な今をより前向きに生きる』の中で、笑いが療養生活を支えると強調していますね。
はい。昨今、在宅医療は非常に注目されていて、そのメリットも数多くの本で紹介されています。もちろん私自身も在宅医療に携わって、その素晴らしさを日々実感しています。
最近では、新型コロナウイルスの蔓延で入院患者との面会が制限された影響もあり、家族一緒に過ごしたいという理由で在宅を選ぶ患者さんも多くなりました。
ただ、療養は病気との闘いですし、在宅の場合はご家族にも一定の負担がかかることから、一筋縄では行かないところがあります。
介護負担については看護・介護サービスをうまく利用するなどして軽減もできますが、在宅療養を成功させるには、何気ない日常の過ごし方も大事になると思います。
本の中では、患者さんやご家族に「在宅医療を選んでよかった」と実感していただけることを願って、私が日頃心がけている「笑い」という要素をお伝えしました。
―― たしかに、在宅医療を成功させる秘けつを説いた本は、あまりありませんでしたね。今回はその「笑い」についてお話しいただけますか。
わかりました。その前にまだよく知らない方も多いと思いますので、在宅医療とはどんな医療なのかを簡単に説明させてください。
私たちかえでの風の診療所は、なんらかの理由で通院の難しい慢性疾患から末期がんや末期心不全など重症度の高い方々を対象に、定期的な訪問診療サービスを提供しています。
その訪問診療が在宅医療の基本ですが、ほかにも訪問看護師・訪問薬剤師とのチーム医療や介護サービスとの連携で臨機応変に患者さんに寄り添い、病院に入院するのとほぼ同等の医療を提供することができます。
―― 病院に入院するのと同レベルですか。
はい。在宅だと十分な医療が受けられないのではないかと心配される方もいますが、治療やケアの内容は病院とほぼ同じです。また、病院とは常に連携を取っており、必要に応じて入院の手配も行いますので、安心して利用していただけます。
現在、高齢化の進展とあいまって病院のベッドの不足が懸念されていますが、その問題を解消する受け皿として、国も在宅医療の普及に力を入れています。
一方で、在宅医療が病院医療と大きく違うのは、患者さんやご家族の自由度が高く、主体的に療養生活を設計できる点です。
病院と変わらない医療が提供できるからといって、自宅でも病院と同じ治療を受けなければならないわけではありません。
患者さんが受けたくない治療を無理強いしないのはもちろん、患者さんがどんな治療を望んでいるかを最大限優先して診療に当たっています。
―― 患者さんの希望が通りやすいのですね。
はい。よくスポーツの試合会場を「ホーム」とか「アウェイ」とか言いますね。たとえは悪いかもしれませんが、患者さんにとってご自宅は文字通りホーム、病院はアウェイです。
私たち医師は、患者さんとご家族がホームで主催する試合に参加するわけです。
ですから、患者さんやご家族が在宅医療を受ける際に大事なのは、具体的に「どんな生活がしたいのか」を明確にイメージしておくことです。
私たち在宅診療チームは、その患者さんの希望をもとに、どんな治療をどこまで行うのか、どのような介護体制を構築するのかなどを具体的に考え、実現に努めるのです。
―― 具体的には、どんな人の利用が多いのですか。
生活習慣病、認知症はもちろん、急性期は過ぎたけれども継続的な医療行為が必要な方に利用いただいています。例えば、がんの末期の患者さんなどが、限られた時間を自宅で思うように過ごしたいという場合には非常に多く利用されています。
ただし、誤解していただきたくないのは「在宅医療=看取り」ではないということです。
通院の難しい一定の期間を在宅で療養し、その後にあらためて入院に切り換えるというケースも少なくありません。
「笑い」が療養生活を前向きなものにする
―― では、在宅医療を成功させるカギが「笑い」にあるとは、どういうことなのでしょう。
はい。そもそも患者さんは、入院であれ在宅であれ、病気という苦痛の種を抱えています。そして在宅医療では、ご家族など周囲の方々にも、相応の負担を覚悟していただくことが必要です。
病院の中なら看護師をはじめとするスタッフに何でも頼れますが、在宅ではご家族が担う。部分が多くなります。
すると、思ったよりご家族が大変だったとか、患者さん自身がそれに引け目を感じてギクシャクしてしまうといったことも少なくはないのです。
それがお互いストレスになると、せっかく選んだ在宅医療が、かえって苦痛なものになってしまう可能性もあるわけです。
だからこそ、在宅医療には「笑い」が必要になります。
―― 患者さんには病気による苦痛があり、ご家族には介護の苦労がある中で、「笑う」のが簡単ではない面もあるのではないでしょうか。
そうですね。私自身はまず、診療で訪問したときに時間の許す限り、患者さんのお話に耳を傾けるようにしています。これも在宅だからこそできることです。
じっくりお話をうかがっていると、患者さんが心を開いてご自分の趣味の話や、昔の思い出、お孫さんの話などをしてくださるときがあります。
在宅医療の患者さんは私より年上のご高齢の方が多く、皆さん豊富な人生経験をお持ちです。そのお話をうかがうのは、私にとっても本当に楽しいことです。
患者さんからいろんなことを学んだり、こちらが勇気づけられることも少なくありません。
相槌を入れながら、ひたすら傾聴していると、患者さんが笑顔になり、さっきまで険しい表情で耐えていた症状が消えてしまったかのように、生き生きとしてこられることが多いのです。
訪問診療医が患者さんに気持ちよく話をしていただき、つらい症状をひととき忘れていただくことも、大事な治療ではないかと思っています。
―― 医師が介入することで「笑い」に導くわけですか。
「笑いたい」あるいは「相手を笑わせたい」という気持ちは、誰にでもあります。
お話をしている患者さんが笑顔になるのは、あくまでも患者さんの側に、そのひとときをお互いに楽しもうというお気持ち、思いやりがあるからだと思います。
在宅医療に携わる中で、私自身、笑いを絶やさずに過ごしている患者さんやご家族をたくさん見てきました。
「笑いたい」「笑わせたい」という思いをお互いが大事にすると、患者さんもご家族も笑顔になれます。
すると、患者さんご本人の療養生活が前向きなものに変わるだけでなく、周りの人たちも前向きな気持ちになり、その良い作用が患者さんに戻ってきます、
これを私は、「笑いの好循環」と言っています。
本の中でも、そうした患者さんやご家族の実例を、いくつか紹介させていただきました。
―― 杞憂かもしれませんが、深刻な病気の方のベッドサイドで笑っていたりすると、不謹慎だなどと言われることはありませんか。
誰かにそう思われることはあるかもしれません。
例えば、在宅医療そのものについても、久しぶりに会った遠くの親戚の方などから「どうしてちゃんと入院させないんだ」と批判されることがあります。
笑っていることも、相手や場合によっては「不真面目」とか「ふざけている」と思われ、批判されることがあるかもしれません。
しかし、はっきり言って、そんな第三者の思惑を気にする必要はありません。
在宅医療を選ぶのも、笑いながら過ごすのも、すべて患者さんのためですから、「笑ってはいけない在宅療養」なんてものは、絶対にないはずです。
そもそも笑うことは健康にも良いですよね。
笑ってストレスを解消し、前向きな気持ちになれば、痛みを忘れたり、免疫力も高まったりして病気を癒す効果が得られます。
そのうえ副作用もないのですから、こんなに良い薬はほかにないとも言えるでしょう。
「笑いヨガ」のすすめ
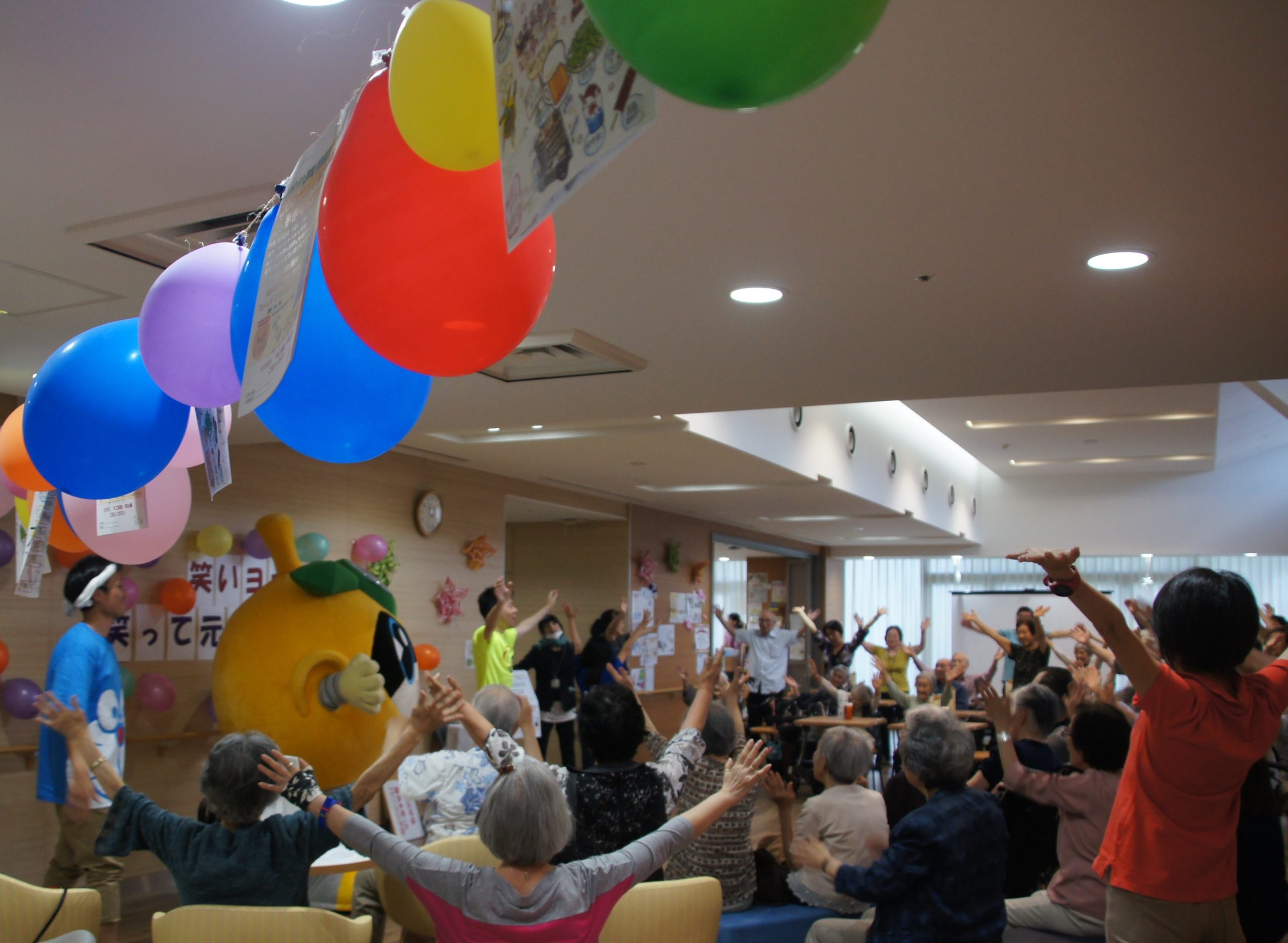
―― 本の中でも紹介されていますが、療養生活に「笑いヨガ」を取り入れることをおすすめになっていますね。
笑いのツボは人それぞれですから、テレビ番組を見て笑ったり、楽しい思い出を語ったり、美味しいものを食べたり、それぞれのやり方でよいと思います。
その中で、私は自分が指導資格を持っている「笑いヨガ」を、どなたにも活用できる笑いのツールとしておすすめしています。
笑いヨガというのは、簡単にいえば「笑いの健康体操」です。インドのマダン・カタリア医師が1990年代に開発し、今では世界100カ国以上に広まって親しまれています。
私は、研修医だった頃の恩師からすすめられ、日本笑いヨガ協会の講座を受講して、笑いヨガリーダーの活動を始めました。
しばらくコロナで難しくなりましたが、定例の笑いクラブを開催して大勢の方に参加いただいてきました。
―― 仲間で集まって大笑いしている姿が、ネットの動画などでも見られますね。
笑いヨガは子供からお年寄りまで、健康でも体が不自由でも、誰でも参加できます。
私の笑いクラブには、車椅子の方や重度の認知症の方も参加し、できる範囲で体を動かしては大笑いされていますよ。
参加者みんなで笑い始めると、自然と笑いが伝染して、お腹の底からこみ上げてくるようになります。
体操にヨガの呼吸法が組み合わされていて、医学的にも確実に効果が期待できます。
道具も要らず、お金もかかりませんから、効果のわからない代替療法などにお金を使うぐらいなら、笑いヨガのほうが断然おすすめです。
―― 先生が研修医時代に笑いヨガリーダーの資格を取ったのは、医療に役立てるためだったのですか?
最初はそのように意識していたわけではありません。しかし、結果として今役立っているので、巡り合わせのようなものは感じますね。
私が在宅医療に携わるようになったのはつい最近で、医師になってから15年間、いろいろと回り道をしてきました。
若い頃から病気というよりは「患者さん=人間」に関心を持っていましたから、医学部を出て初めに入局したのは、大学病院で最も幅広い患者さんを診ている内科でした。
そこは、病院の中で最も多く患者さんが亡くなる病棟でもあったため、緩和ケアを多く経験したことも、今の診療に活きていると思います。
―― 緩和ケアに携わったことが在宅医療を志したきっかけですか?
いえ。その前に公衆衛生医師をしていました。
世の中には治らない病気がたくさんありますが、そうした病気の患者さんに寄り添うには、緩和ケアを追求する道もあれば、病気の予防を追求する道もあります。
私が医師になって7年目に公衆衛生医師になったのは、病気の予防を選んだからでした。
その間、感染症対策から生活習慣病対策まで、広い視野で地域の健康問題を考えてきた結果、地域における医療・介護の全体像、すなわち「地域包括ケア」を念頭に、幅広い視点で診療できるようになったと思います。
在宅医療に進んだきっかけは、東日本大震災の被災地に派遣され、病院が十分に機能しない中、自宅や避難所で医療・介護のサービスを受けている方々に接したことです。
ちょうど現場に戻って患者さんと接したいという気持ちが強くなっていた時期に、在宅で力強く生きている人々の姿を見て、背中を押されたわけです。
―― まるで在宅医療の申し子のようですね。
ありがとうございます。
在宅医療を担う訪問診療は、医師が自分から地域に出ていき、患者さんのありのままの姿に向き合う仕事です。
100人の患者さんがいれば100通りの人生がありますが、その人生に触れて学ぶことができます。人間に一番関心のある私にとって、これほどやりがいのある仕事はありません。
この仕事こそ自分の天職だと信じ、毎日患者さんたちと笑い合いながら、精一杯、毎日を過ごしていきたいと思います。



